5G im OP: Datenautobahnen und KI ebnen der Telechirurgie den Weg
Während 4G eine solide Grundlage für mobile Kommunikation legte, eröffnet 5G mit seinen extrem kurzen Latenzzeiten deutlich mehr Möglichkeiten. Anwendungen wie die Steuerung chirurgischer Roboter über große Entfernungen rücken in greifbare Nähe. Was bisher Vision war, kann zur realen Option werden.
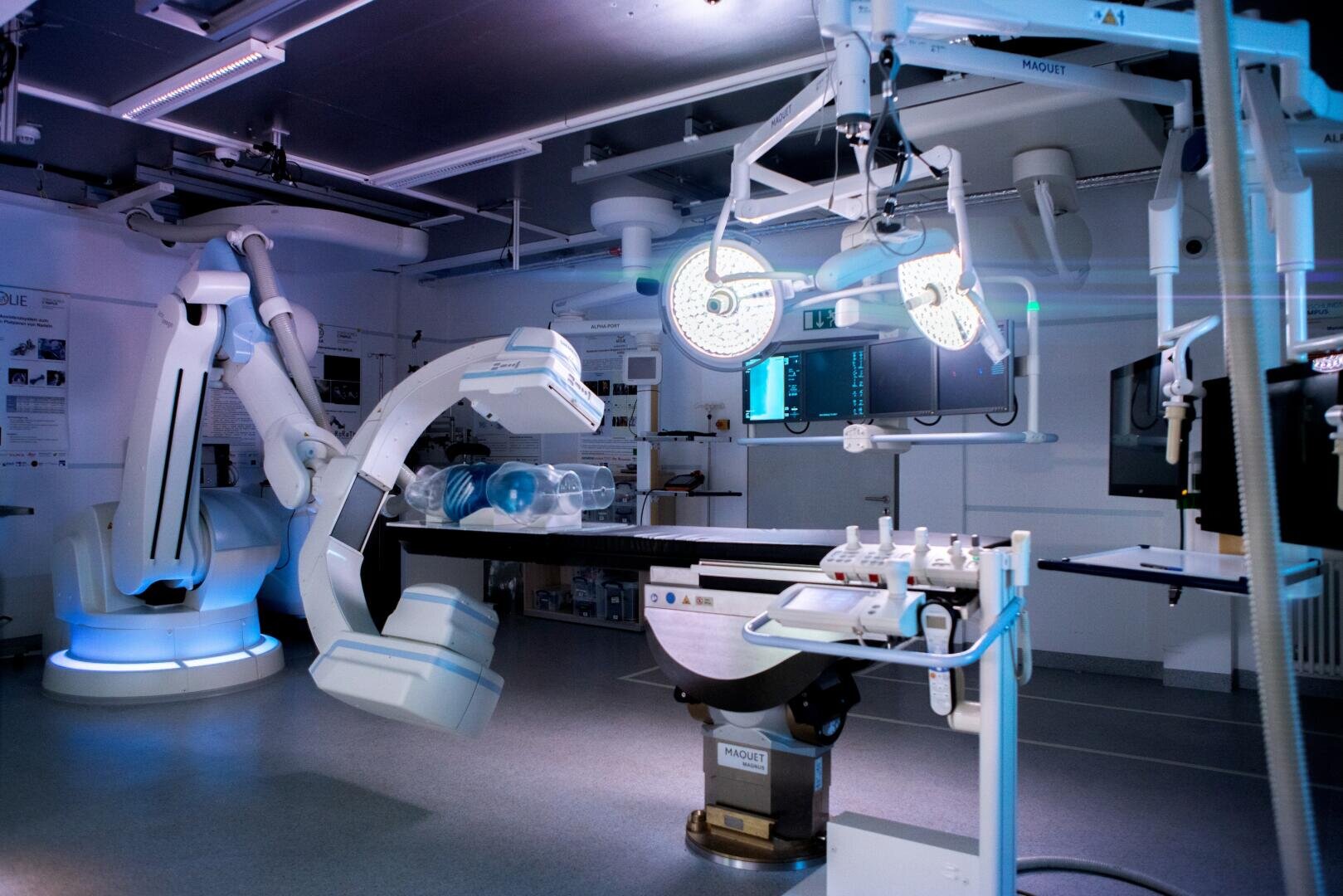
Ein Chirurg sitzt in Mannheim an einer Konsole, während der Patient mehr als 100 Kilometer entfernt in Straßburg auf dem Operationstisch liegt. Der Arzt gibt die Befehle, ein Roboter im vernetzten OP setzt sie millimetergenau um. Technisch ist das heute bereits möglich. Im Projekt 5G-OR oder „Establishing the next generation of a 5G-enabled operating room ecosystem to improve patient outcome“, wie es in der Langfassung heißt, haben deutsche und französische Partner aus Forschungseinrichtungen und Krankenhäusern erstmals gezeigt, dass grenzüberschreitende Eingriffe durchgeführt werden können. „Wir haben ein privates 5G-Campusnetz aufgebaut, um die klinischen Workflows in Echtzeit zu unterstützen“, sagt Johannes Horsch vom Fraunhofer-Institut für Produktionstechnik und Automatisierung (IPA). „Damit wollten wir nachweisen, dass Telechirurgie in die Praxis integriert werden kann.“
Hochleistungs-Datenautobahn
Noch handelt es sich um Pilotversuche, durchgeführt an Modellen und in speziell eingerichteten Hybrid-OPs, doch sie zeigen, wie nah die Zukunft gerückt ist. 5G schafft eine Hochleistungs-Datenautobahn, über die sich riesige Datenmengen nahezu ohne Verzögerung austauschen lassen. Am Standort Mannheim des Fraunhofer-Instituts für Produktionstechnik und Automatisierung IPA, am Institut Hospitalo-Universitaire Strasbourg (IHU) und an der Charité in Berlin wurden im Rahmen des inzwischen abgeschlossenen Projekts Operationssäle mit lokalen 5G-Campusnetzen ausgestattet und kabelgebunden, das heißt über Glasfaser bzw. Kupferkabel, miteinander vernetzt, um in realistischen Szenarien zu prüfen, wie digitale Technologien die Patientenversorgung verbessern können. Das Ziel: weniger Komplikationen, ein reibungsloser Ablauf und eine Entlastung des medizinischen Personals. Horsch, Leiter Medizintechnische Assistenzsysteme am Fraunhofer IPA, betont: „Es geht darum, den Workflow zu optimieren, Ärzte und Pflegepersonal zu entlasten und am Ende die Behandlung sicherer zu machen.“
5G – Datenautobahn für die Chirurgie5G ist die fünfte Mobilfunkgeneration und Nachfolger von 4G/LTE. Während 4G Latenzen von rund 30–50 Millisekunden erreicht, liegt 5G bei etwa 1–10 Millisekunden – entscheidend für Telechirurgie, bei der Bruchteile von Sekunden über Präzision entscheiden. Zudem schafft 5G Datenraten bis zu 10 Gigabit pro Sekunde und kann eine Million Geräte pro Quadratkilometer vernetzen. 6G befindet sich noch in der Forschung und soll ab 2030 nochmals höhere Datenraten und Echtzeitfähigkeit bieten. |
Die Vision ist ebenso einfach wie weitreichend: Wo heute spezialisierte Ärzte oft erst nach langer Anreise zur Verfügung stehen, könnte in Zukunft eine Operation unmittelbar beginnen. Notfälle wie Schlaganfälle oder Herzinfarkte ließen sich schneller behandeln, weil Experten aus der Ferne zugeschaltet werden können. Gleichzeitig eröffnet Telechirurgie die Möglichkeit, Versorgungslücken im ländlichen Raum zu schließen, wo Fachkräfte nicht in ausreichender Zahl verfügbar sind.
Schon jetzt ist die internationale Dynamik spürbar. In den USA und China wurden erste telechirurgische Eingriffe an Patienten durchgeführt, während Europa mit Projekten wie 5G-OR versucht, Schritt zu halten. „Global passiert viel in diesem Bereich, da dürfen wir den Anschluss nicht verpassen“, warnt Horsch. „Wenn wir in Europa vorne mitspielen wollen, müssen wir die Technologie konsequent weiterentwickeln.“
Netzaufbau teuer und aufwändig
Das Projekt 5G-OR hat dafür eindrucksvolle Use Cases entwickelt. Neben der Telechirurgie standen KI-gestützte Analysen im Fokus, etwa die Auswertung von Endoskopie-Videodaten in Echtzeit oder die Unterstützung der Anästhesie durch eine automatische Überwachung von Vitalparametern. Hinzu kamen mobile Roboter, die logistische Aufgaben im OP übernehmen, wie den Transport von Instrumenten oder Materialien. All diese Anwendungen zeigen, dass es nicht nur um den spektakulären Fernzugriff auf den Patienten geht, sondern um ein ganzes Ökosystem, das Operationen sicherer und effizienter macht.

Johannes Horsch, Leiter Medizintechnische Assistenzsysteme am Fraunhofer IPA. Foto © Fraunhofer IPA
Edge Computing im OPIm Projekt 5G-OR wurde Edge Computing eingesetzt, um Bild- und Vitaldaten unmittelbar im OP zu analysieren. So verkürzen sich die Datenwege erheblich, Verzögerungen sinken und Systeme reagieren schneller. Edge Computing bedeutet, dass Daten nicht in entfernten Rechenzentren, sondern direkt dort verarbeitet werden, wo sie entstehen – am „Rand“ des 5G-Netzes. Gerade für die Telechirurgie ist das entscheidend: Der Operateur erhält Feedback nahezu in Echtzeit. |
Die Grundlagen sind geschaffen, doch der Weg in die breite klinische Anwendung ist komplex. Denn die Realität im Krankenhaus unterscheidet sich vom Forschungsumfeld. Der Aufbau privater 5G-Campusnetze ist technisch möglich, aber teuer und organisatorisch aufwändig. Anträge bei der Bundesnetzagentur, Abstimmungen mit Vermietern und Eigentümern, die Integration in bestehende IT-Infrastrukturen – all das kostet Zeit und Geld. „Ein privates 5G-Netz ist nicht einfach ein neuer Hotspot, den man irgendwo hinstellt“, erklärt Horsch. „Es ist eine komplette Infrastruktur, die verwaltet, abgesichert und in die klinischen Abläufe integriert werden muss. Das ist ein riesiger Eingriff in die IT-Architektur eines Krankenhauses.“ Hinzu kommt, dass bislang nur wenige Medizingeräte mit 5G-Schnittstellen ausgestattet sind, was die Einführung weiter verzögert.
Ungeklärte Fragen
Neben den technischen Hürden sind es auch ökonomische und rechtliche Fragen, die einer schnellen Verbreitung im Weg stehen. Wer trägt die Verantwortung, wenn ein Eingriff aus der Ferne schiefläuft? Wie wird der Arzt vergütet, wenn er in einem anderen Land operiert? Und welches Recht gilt, wenn Patient und Operateur in unterschiedlichen Staaten sitzen? Diese Fragen sind noch nicht endgültig gelöst, ebenso wie die Haftungsfrage zwischen beratender Telepräsenz und direkter Eingriffstätigkeit. „Juristisch ist das bisher nicht eindeutig geklärt“, sagt Horsch. „Die Verantwortungsfrage ist offen, genauso wie die Vergütungsfrage. Dabei gibt es riesige Potenziale – von der Versorgung unterversorgter Gegenden bis zur Reduzierung von Reisekosten und CO₂-Fußabdruck.“
Auch die Akzeptanz spielt eine entscheidende Rolle. Während junge Ärztinnen und Ärzte in der Regel technologieaffin sind und digitale Lösungen als Selbstverständlichkeit betrachten, zeigen sich viele erfahrene Mediziner skeptisch. Nicht selten geht es um das Vertrauensverhältnis zwischen Arzt und Patient. Eine Operation ist ein höchst persönlicher Eingriff, der Intimität und Nähe erfordert. Patienten wollen ihren Arzt kennen, bevor sie sich ihm anvertrauen – ob vor Ort oder über eine Maschine vermittelt. Horsch sieht darin einen entscheidenden Faktor: „Jeder Patient sucht sich seinen Arzt aus, weil er sich in guten Händen fühlen will. Dieses Vertrauensverhältnis muss auch über die Distanz aufgebaut werden, sonst wird Telechirurgie keine breite Akzeptanz finden.“
Empfindlicher Tastsinn
Technisch schreitet die Entwicklung mit großen Schritten voran. Aktuell werden die verbliebenen Hürden adressiert, etwa das haptische Feedback für den nicht anwesenden Operateur, das noch nicht zufriedenstellend gelöst ist. Der Widerstand, den eine Nadel beim Einstich bietet, kommt Stand heute noch mit Verzögerung bei ihm an. Damit ist das Gefühl nicht so realistisch, wie es sein müsste, um eine perfekte Transparenz herzustellen. „In 5G-OR haben wir zwar Latenzen von rund 40 Millisekunden zwischen den Operationssälen erreicht. Das ist für Bild- und Datenübertragung absolut ausreichend“, sagt Horsch. „Im Bereich der Haptik aber bleibt diese Verzögerung ein Problem. Der visuelle Kortex ist tolerant gegenüber kleinen Verzögerungen, doch der Tastsinn reagiert empfindlicher – er merkt sofort, wenn etwas nicht synchron ist.“
Genau hier setzt das Nachfolgeprojekt DAIOR an, an dem wiederum Fraunhofer IPA eine führende Rolle einnimmt. Die Lösung des Problems könnte, wie sollte es anders sein, durch den Einsatz künstlicher Intelligenz gelingen. Mit ihrer Hilfe soll die auch bei 5G noch bestehende Latenz kompensiert werden. Algorithmen lernen, wie sich Gewebe wahrscheinlich verhält, und simulieren dem Arzt das Gefühl, das er ohne Verzögerung spüren würde. „KI ist kein Allheilmittel, aber in der Telechirurgie ein echter Gamechanger“, glaubt Horsch. „Mit prädiktiven Algorithmen können wir die physikalischen Grenzen abmildern und das System robuster machen. So bekommt der Chirurg eine realistische Rückmeldung, auch wenn die Verbindung nicht perfekt ist. Dabei reden wir nicht von großen Sprachmodellen, sondern von klassischen maschinellen Lernverfahren, die gezielt für medizinische Daten trainiert werden.“
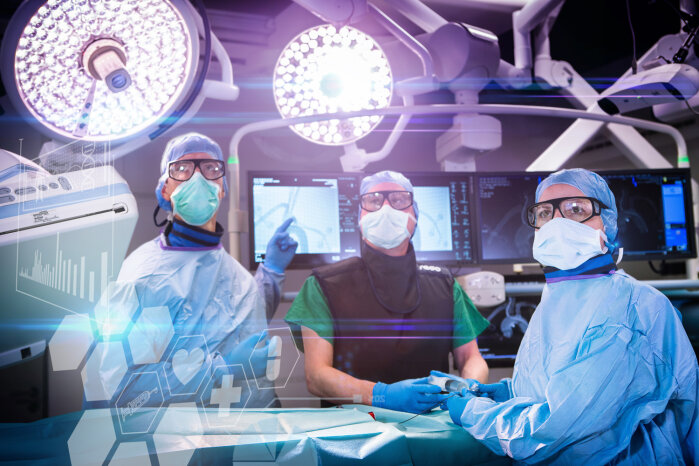
Im Forschungsprojekt DAIOR arbeitet das Fraunhofer IPA daran, den OP der Zukunft mithilfe von KI und roboterassistierter Telechirurgie zu realisieren. Foto © Fraunhofer IPA
DAIOR, oder auch „Distributed Artificial Intelligence for the Operating Room“, setzt nicht nur bei der Haptik an, sondern denkt Telechirurgie umfassender. Im Projekt wird mit „föderalem Lernen“ gearbeitet: Dabei bleiben Patientendaten in der jeweiligen Klinik, während nur die trainierten Modelle ausgetauscht werden. So entsteht ein verteilter Wissenspool, ohne dass sensible Informationen den Standort verlassen. Aus den Erfahrungen vieler Operationen lernen die Algorithmen, Eingriffe und Abläufe zu optimieren. Das Ergebnis sind realistischere Simulationen, schnellere Prozesse und standortunabhängige Eingriffe. „Das ist ein Meilenstein für die Versorgung, besonders in der Notfallmedizin, wo es auf Sekunden ankommt“, sagt Horsch. „Patienten profitieren, weil das Personal mehr Zeit für die Behandlung hat, während die Technik Routineaufgaben übernimmt.“
Der Mensch bleibt im Zentrum
Damit Telechirurgie den Weg aus dem Experimentierstadium in reale Operationssäle findet, braucht es jedoch mehr als Technik. Es braucht finanzielle Anreize, wirtschaftliche Modelle und den Willen, Neues zu erproben. Das Krankenhauszukunftsgesetz hat erste Fördermöglichkeiten geschaffen, doch im Vergütungssystem ist Telechirurgie bislang nicht verankert. Horsch sieht hier den Ball im Bereich der Politik: „Es müsste gefördert werden und auch versicherungstechnisch Teil der Regelversorgung sein. Nur wenn die Rahmenbedingungen stimmen, wird sich Telechirurgie in Deutschland durchsetzen.“
Telechirurgie wird nicht von heute auf morgen den Klinikalltag revolutionieren, doch sie ist mehr als ein Forschungsprojekt. Mit jedem Versuch wächst das Wissen, mit jedem Test wird die Technik ausgereifter. Der OP der Zukunft wird vernetzter sein, roboterassistierte Systeme werden Ärzte unterstützen, KI wird Daten analysieren und Entscheidungen vorbereiten. Doch eines wird sich nicht ändern: Der Mensch bleibt im Zentrum. „Wir entwickeln Assistenzsysteme, keine Ersatzsysteme“, sagt Horsch. „Die Technologie soll das medizinische Personal produktiver, sicherer und schneller machen, aber nicht ersetzen.“
Der OP der Zukunft
Werden Chirurgen eines Tages von zu Hause aus operieren? Auch hier ist Horsch eindeutig. „Ich denke nicht, dass Ärzte in Zukunft im Homeoffice sitzen werden“, sagt er. „Der Patientenkontakt ist entscheidend, und Mediziner wollen ihre Patienten persönlich kennen. Aber wenn ein schwerer Fall auftritt, bei dem Expertenwissen dringend gebraucht wird, dann ist es eine wunderbare Möglichkeit, einen Spezialisten aus der Ferne zuzuschalten.“
Die Telechirurgie befindet sich an einem Übergang: Die technischen Machbarkeitsstudien sind erfolgreich, erste Lösungen liegen vor, und international schreitet die Entwicklung sichtbar voran. Gleichzeitig bleiben Fragen offen, die von Politik, Kliniken und Industrie beantwortet werden müssen. Die Richtung jedoch ist eindeutig. Telechirurgie wird die moderne Medizin erweitern – und sie bietet die Chance, die Patientenversorgung auf ein neues Niveau zu heben.
5G und die Zukunft der digitalen, vernetzten Gesundheit – auch auf der MedtecLIVE
Auf der MedtecLIVE 2026 wird deutlich, wie stark die digitale Transformation die Anforderungen an Medizintechnik-Zulieferer verändert. 5G, KI und vernetzte OP-Systeme sind keine Zukunftsmusik mehr, sondern konkrete Innovationsfelder, die neue technische Standards und Schnittstellen erfordern. Für Zulieferer bedeutet das: Wer heute in intelligente Sensorik, Echtzeitkommunikation und Systemintegration investiert, positioniert sich als strategischer Partner für die vernetzte Medizin von morgen.
„5G ist die Infrastruktur, auf der die nächste Generation medizintechnischer Systeme entsteht – und Zulieferer sind die Architekten dieser Entwicklung“, erklärt Silke Ludwig, Deputy Director MedtecLIVE. „Die Anforderungen an Komponenten, Datenverarbeitung und Konnektivität steigen rasant. Auf der MedtecLIVE 2026 zeigen wir, wie Zulieferunternehmen diese Zukunft aktiv mitgestalten: als Innovationstreiber, als Technologiepartner und als Brückenbauer zwischen Klinik und Industrie. Wer hier präsent ist, gestaltet nicht nur Produkte, sondern die digitale Medizin von morgen.“

Silke Ludwig, Deputy Director MedtecLIVE. Foto © NürnbergMesse