Digitalisierung jenseits des Tellerrands: Mit der Systemmedizin zur neuen individuellen Therapie
Wer Probleme mit den Nieren hat, wird oft zum Nephrologen geschickt. Die Symptome können aber auch andere Ursachen haben. Während die Medizin oft nur ein Organ betrachtet, weitet die Systemmedizin den Blick auf das ganze System Mensch. Möglich macht das auch der Einsatz von modernen Technologien.
Die Systemmedizin verknüpft methodische Ansätze der Genom- und Postgenomforschung (die sogenannten „OMICS“-Daten) mit digitalen Analysen. Dafür werden Daten aus Genen, Eiweißbausteinen, Stoffwechselprodukten, Lebensweise und Umwelt erfasst und in virtuell angelegten Computermodellen in Zusammenhang gesetzt. Zum Einsatz kommen dabei unter anderem bildgebende Verfahren, Sensoren und Computeralgorithmen.
„Die Systemmedizin und damit letztendlich auch ein personalisierter Ansatz in der Medizin kann dabei unterstützen, die individuell bestmögliche Therapie zu finden. Ziel ist es, Krankheitsmechanismen besser zu verstehen, um daraus individuelle Vorbeugungs- und Behandlungsmöglichkeiten abzuleiten“, definiert Georg Münzenrieder, Referatsleiter im Bayerischen Staatsministerium für Gesundheit und Pflege. Jörg Traub, Geschäftsführer des Forum MedTech Pharma ergänzt: „Kardiovaskuläre Erkrankungen und die Onkologie sind in den entwickelten Ländern verbreitete Krankheitsbilder, bei denen die Systemmedizin Daten zusammenführen kann, um diese Krankheiten besser zu verstehen.“
Im Prinzip macht die Systemmedizin also nichts anderes als ein guter Hausarzt: Er nimmt seinen Patienten ganzheitlich in den Blick, berücksichtigt bei der Diagnostik Historie und Lebenswandel, stellt Zusammenhänge her, die auf den ersten Blick nicht sichtbar sind. Die Diagnose basiert dann auf Erfahrungswerten und dem Wissen des Mediziners. „Diesen ganzheitlichen Ansatz hebt die Systemmedizin auf ein völlig neues Niveau, weil sie mehr Daten präzise analysieren und in einen Zusammenhang bringen kann als der Mensch. Das ist eines der großen Zukunftsthemen der medizinischen Versorgung in Deutschland. Die Technologien für die Datenerhebung – von der Sensorik bis Bildgebung sind Themen der MedtecLIVE with T4M im Mai in Nürnberg“, sagt Christopher Boss, Leiter der Medizintechnik-Fachmesse bei der NürnbergMesse.
Ein Blick nach Deutschland
Erste Konzepte, um die Systemmedizin in Deutschland zu etablieren, gibt es schon. Das Bundesministerium für Bildung und Forschung fördert schon seit 2013 mit dem Forschungsprogramm e:Med und einem Budget von 200 Millionen Euro dieses Vorhaben. In vielen Projekten arbeiten Mathematiker und Informationswissenschaftler mit Medizinern und Biologen aus Universitäten, Großforschungseinrichtungen, Kliniken und Industrieunternehmen bundesweit zusammen. In fünf verschiedenen Modulen analysieren sie Erbgut, Proteine oder Stoffwechselprodukte von Bioproben wie Blut, Urin oder Gewebe. Die daraus gewonnenen Erkenntnisse dienen mit mathematischen Modellen zu Vorhersagen über Wirkungsweisen von Medikamenten und Therapien.
„Wir können heute viele Erkrankungen sehr viel genauer diagnostizieren, klassifizieren und somit gezielter behandeln. Besonders für Krebserkrankungen wurden durch systemmedizinische Ansätze neue diagnostische und therapeutische Biomarker auf unterschiedlichen Ebenen – wie DNA- oder Proteinebene – entdeckt, die eine individuelle Therapie ermöglichen. Bei vielen Erkrankungen wurden die genetischen Hintergründe entdeckt, aktuell werden aber bereits alle Omics-Ebenen mit einbezogen, die ebenfalls einen Einfluss haben.“, sagt Silke Argo aus der Geschäftsstelle des e:Med-Projekts. „Im Bereich der Herz-Kreislauf-Erkrankungen engagiert sich das Bayerische Ministerium für Gesundheit und Pflege beispielsweise mit dem in München unter wissenschaftlicher Leitung des Deutschen Herzzentrums München angesiedelten Leuchtturmprojekt für die Medizin der Zukunft – ,DigiMed Bayern‘“, erklärt Münzenrieder. Das Projekt „DigiMed Bayern – für die Medizin der Zukunft“ ist ein bedeutender Schritt in Richtung Digitalisierung für eine verbesserte Gesundheitsversorgung im Bereich der Herz-Kreislauf-Erkrankungen. Ziel ist es, Herzerkrankungen wie Atherosklerose durch eine individualisierte Prävention, Diagnose und Therapie zu bekämpfen. Dazu werden umfangreiche Gesundheitsdaten von Patienten mit Atherosklerose gesammelt und analysiert. Zudem wurden wichtige Aktivitäten zur Prävention von Herzinfarkt und Schlaganfall in Gang gesetzt.
Im Rahmen des Leuchtturmprojekts DigiMed Bayern wird unter anderem die „Vroni-Studie“ des Deutschen Herzzentrums München durchgeführt. Sie dient zur Vorsorge und Früherkennung der „Familiären Hypercholesterinämie“ (FH). Die FH ist eine angeborene Störung des Lipidstoffwechsels, die unbehandelt schon in jungen Jahren schwere Herz-Kreislauf-Erkrankungen hervorrufen kann. Man geht in Deutschland von über 270.000 Trägern des Gendefektes aus, von denen weniger als ein Prozent diagnostiziert ist. Die Vroni-Studie soll in Bayern ein flächendeckendes Screening bei Kindern im Alter von 5 bis 14 Jahren zur Frühdiagnose der FH implementieren und evaluieren. Auf dieser Studienbasis sollen künftig die Diagnostik und Therapiesituation für Betroffene aller Altersgruppen in ganz Deutschland verbessert werden. Getestet wurden bisher 8.100 Kinder, 50.000 sollen es werden. Bei der einfachen und schnellen Untersuchung können 5- bis 14-Jährige mit einem Tropfen Blut aus der Fingerspitze an der Studie teilnehmen. Da die Störung des Cholesterinstoffwechsels vererbbar ist, haben auch Blutsverwandte der betroffenen Kinder ein hohes Risiko, Träger des krankhaft veränderten Gens zu sein. „In jeder Familie eines mit FH diagnostizierten Kindes können wir statistisch gesehen drei weitere betroffene Angehörige ermitteln“, erklärt Studienarzt Raphael Schmieder.
Das Test- und Entwicklungszentrum für digitale Anamnese-Systeme
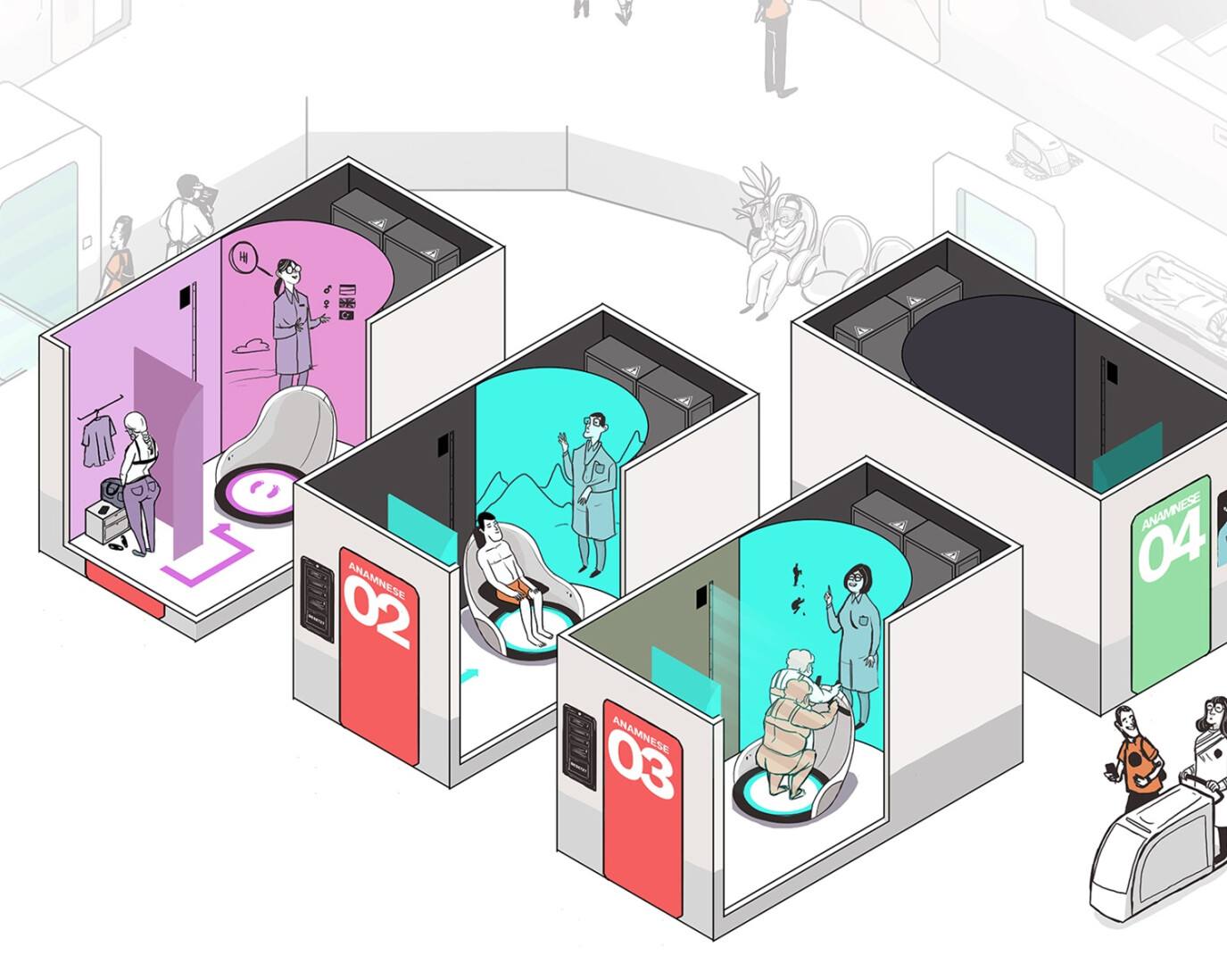 TEDIAS, das Test- und Entwicklungszentrum für digitale Anamnese-Systeme (© Fraunhofer IPA, Sascha May)
TEDIAS, das Test- und Entwicklungszentrum für digitale Anamnese-Systeme (© Fraunhofer IPA, Sascha May)
Die Datenerhebung durch Sensorik, Bildgebung oder Laborbefunde ist der Beitrag der Medizintechnik zur Systemmedizin: Dass automatisierte Erfassung und Auswertung – künftig sicher unter Zuhilfenahme von Methoden der Künstlichen Intelligenz – funktioniert, zeigt ein Fraunhofer-Projekt. Forschende am Fraunhofer IPA realisierten in Kooperation mit dem Universitätsklinikum Mannheim und der medizinischen Fakultät ein System für die Anamnese und Vitaldatenerfassung für die Aufnahme in die Klinik, bei der die unmittelbare Anwesenheit von medizinischem Personal nicht mehr erforderlich sein wird. Im Zentrum des neuen Systems steht eine Sensorik mit einem Avatar für die Befragung des Patienten. Integrierte Infrarotkameras messen die Körpertemperatur, Sensoren bestimmen Herz- und Atemfrequenz, Mikrofone zeichnen Atemgeräusche oder die Stimme auf. „Im Idealfall bekommt der Patient oder die Patientin davon gar nicht viel mit, weil er oder sie gleichzeitig die Fragen eines virtuellen Arztes zu seiner Krankengeschichte und seinen Symptomen beantwortet“, erklärt Fraunhofer-Forscher Jens Langejürgen. „Die Durchgängigkeit der Daten und die gleichbleibend hohe Qualität helfen weiterhin, den Verlauf von Erkrankungen frühzeitig erkennen und darauf reagieren zu können. Diese Daten bilden auch die Grundlage für das Training von Algorithmen, die das Potenzial haben, die medizinische Versorgung des Patienten essenziell zu verbessern.“
Die Technologien sind also bereits vorhanden, die konzeptionellen Ansätze haben in Studien und Projekten bestehen können. Der nächste Schritt ist die breite Anwendung am und zum Wohle des Patienten: Neben den großen Studien und Projekten unter wissenschaftlicher Führung, kommen die Ansätze der Systemmedizin auch in digitalen, kommerziellen Produkten zum Einsatz.
Digitale Gesundheitsanwendungen – ein Baustein der Systemmedizin
„Ein weiteres wichtiges Element, was sich gerade sehr stark abzeichnet, sind sogenannte DiGA´s, also Apps mit digitalem Ansatz, die dem Kunden zur Verfügung gestellt werden. Inwieweit das kommerziell erfolgreich wird, ist jedoch noch unklar“, sagt Ulrich Jerichow, Geschäftsführer von Vitascale, einem Unternehmen für Atemgasanalyse. DiGA steht für digitale Gesundheitsanwendungen, die Patienten bei der Diagnose und Behandlung unterstützen. Neben Gesundheits-Apps für das Smartphone fallen darunter auch browserbasierte Webanwendungen oder Software zur Verwendung auf Desktop-Rechnern. Mit dem Inkrafttreten des Digitalen-Versorgungs-Gesetzes (DVG) Ende 2019 haben gesetzlich Versicherte einen Anspruch auf DiGAs. Voraussetzung dafür sind eine ärztliche Verordnung und eine Genehmigung durch die Krankenkasse. Derzeit können Patienten therapierelevante Daten wie etwa Blutzuckerwerte in Form eines einfachen Datenauszuges für die Ärzte bereitstellen. Im Lauf des Jahres sollen Versicherte zudem die Möglichkeit erhalten, Daten aus der DiGA in ihre elektronische Patientenakte einzustellen. „Fachexperten und Hersteller von Apps und Wearables zum Thema Sensorik befinden sich auch unter den Ausstellern auf der Medizintechnikmesse MedtecLIVE with T4M“, sagt Boss: „Der Übergang systemmedizinischer Ansätze aus der wissenschaftlichen Sphäre hin zur Umsetzung in Produkte läuft, viele Ergebnisse zeigen wir auf der Messe.“
Vitascale ist so ein Unternehmen. Es ermöglicht eine digitale Gesundheitsversorgung zu Hause und in der klinischen Praxis. Mit dem Gerät Vitashape lässt sich eine nichtinvasive Atemanalyse durchführen. Je nach Zusammensetzung des Atems lassen sich Rückschlüsse auf Stoffwechsel, Ernährung und Leistungsfähigkeit ziehen. Dafür misst Vitashape den Energiebedarf und die -zufuhr, zeigt an, wie viel Fett und Zucker verbrannt wird und überprüft die Ernährungsgewohnheiten. Herausforderung in der Gerät- und Systementwicklung war hierbei ein endkundentaugliches Diagnostiksystem. „Die meisten medizintechnischen Geräte, die auf den Markt kommen, sind sehr stark B2B lastig, meist sehr teuer, sehr kompliziert in der Anwendung und haben kaum den Ansatz, in der Prävention eingesetzt zu werden, sondern eher in der Intervention. Wir denken, dass die zukünftigen Medizintechniken in der Lage sein müssen, Patienten & Kunden in die Lage zu versetzen, relevante Gesundheitsparameter selbst bestimmen zu können, um erst im Bedarfsfall durch Intervention mit einem Experten, Empfehlung zu bekommen, wie der Gesundheitszustand verbessert werden kann oder welche Therapieansätze jetzt am besten greifen“, erklärt Jerichow. Das System sieht vor, dass Patienten zuerst eine Einschätzung zur Messung ihres Stoffwechsels erhalten. Sollte dieser in einem kritischen Bereich liegen, kann er für eine Untersuchung auf ein Netzwerk aus Experten zurückgreifen. Mit Rücksprache eines Fachexperten erstellt ein Algorithmus im System ein Therapieprogramm basierend auf den Messwerten. Jerichow ist einer der Impulsgeber beim MedtecSUMMIT, der als Teil der MedtecLIVE with T4M stattfindet. „Technologien sind verfügbar, aber der Weg zu ihrem Einsatz in der täglichen Routine birgt nicht nur in Bezug auf die Regulierung, sondern auch auf die Kostenerstattung einige Herausforderungen. Die Session, Datengetriebene Diagnostik – Von der Technologie zum Anwender‘ gibt einen Überblick über die Technologie der sensorbasierten Diagnostik, den rechtlichen Rahmen in der EU und den USA, Anwendungsfälle für die digitale Diagnostik sowie die Bedürfnisse und Perspektiven der Nutzerinnen und Nutzer“, sagt Jörg Traub, Veranstalter des Kongresses über die Herausforderungen bei der Umsetzung.
Ohne Daten, keine datengetriebene Diagnostik
Was in DiGAs meist nur punktuell genutzt wird, ist in der Breite die Basis der Systemmedizin: Daten. Verwendet werden zum Beispiel Bilddaten aus CT, MRT, Kontrast CT-Bildgebung, Laborberichte, Sensorik wie EKG, Langzeit-EKG, Messgeräte. Voraussetzung dafür ist einerseits eine Aufklärung durch Ärzte sowie die Zustimmung der Patienten. Für die Forschung werden diese anonymisiert in Forschungsdatenzentren zusammengeführt. Traub sieht Handlungsbedarf bei der Ausgestaltung der Datenräume und rät zu einem Blick in den europäischen Norden: „In Skandinavien gibt es zum Beispiel einheitliche Patientenakten, die Daten zusammenführen und eine Sekundärnutzung für Forschung in Wissenschaft und Industrie DSGVO-konform erlauben.“ Aus dem Bayerischen Gesundheitsministerium kommen deshalb konkrete Forderungen: „Bayern fordert daher den Abbau von datenschutzrechtlichen Hürden für Forschungsvorhaben. Besonders interessant ist hierbei aus unserer Sicht die Ausgestaltung des Europäischen Gesundheitsdatenraums, kurz EHDS, denn er wird uns alle betreffen: Die Regelungen haben das Potenzial, die gemeinwohlorientierte Forschung mit Gesundheitsdaten zu stärken, insbesondere auch für die forschende Industrie“, ergänzt Münzenrieder.
Besonders in Deutschland ist die Frage zur Nutzung von Patientendaten heute noch unbeantwortet. „Die Digitalisierung und Standardisierung von medizinischen Prozessen und Daten (Bild-Daten, Untersuchungsdaten), sowie die rechtliche Nutzbarmachung der Daten würden uns weitere wertvolle Informationen liefern, um Patientinnen und Patienten eine noch bessere Behandlung zu ermöglichen,“ sagt Silke Argo. Auf Patientenseite fehlt aktuell vor allem das Vertrauen zur rechtmäßigen Nutzung der Daten. Und von Ärzten wird auch das Mehr an Transparenz der individuellen Arbeit befürchtet. Auf nationaler Ebene liegt die Strategie des Bundesministeriums für Gesundheit zur Digitalisierung von Gesundheit und Pflege inzwischen vor. Hierbei werden wichtige strukturelle Änderungen, wie z. B. der Neuaufbau einer nationalen Zugangstelle für Patientendaten oder die Neugründung eines Datenschutzgremiums genannt. „In der konkreten Umsetzung brauchen wir nun einen Turbo für die Digitalisierung. Wesentliche Anspruchsgruppen – und hier denken wir auch an Forschung und Industrie – müssen hierbei unbedingt mitgenommen werden“, betont Münzenrieder.
 © Dr. Georg Münzenrieder | © Dr. Jörg Traub | © Christopher Boss | © Dr. Ulrich Jerichow
© Dr. Georg Münzenrieder | © Dr. Jörg Traub | © Christopher Boss | © Dr. Ulrich Jerichow
Ein Ziel: Gesunderhaltung statt Therapie
Systemmedizin bereitet nicht nur den Weg zur individuellen Medizin, sondern ergänzt die Medizin um den Aspekt der Prävention. Der aktuelle Fokus auf Intervention kann sich somit auf die Gesunderhaltung des Menschen verlagern und so das Gesundheitswesen langfristig deutlich entlasten. „Wir reden eher von Krankenkassen und nicht von Gesundheitskassen und da muss, so denke ich, eine Transformation stattfinden. Leute, die aktuell denken „ich gehe zum Arzt, wenn ich krank bin“, müssen vielleicht eher motiviert zum Arzt gehen, wenn sie noch gesund sind. Dort bekommen sie Möglichkeit und Wege aufgezeigt, ihren Gesundheitszustand zu erhalten oder zu verbessern, bevor eigentlich ein kritischer Zustand eintritt. Viele Krankheitsbilder wie Diabetes, Übergewicht, Stoffwechselerkrankungen sowie Lungenerkrankungen sind über gut und nachhaltig aufgestellte Präventionsaufnahmen sehr gut messbar und vermeidbar“, erklärt Jerichow.


